单位 | 郑州大学第二附属医院检验科
淋巴细胞是机体免疫应答的重要细胞成分,根据其发生来源、形态结构、表面或胞内标志分子及免疫功能不同,淋巴细胞可分为T细胞、B细胞、NK细胞,其中T细胞根据CD4和CD8的表达情况又可分为辅助性T和杀伤性T两个主要亚群。
临床上多种疾病的发生发展与机体免疫功能低下或紊乱有关,T、B、NK各亚群在淋巴细胞中的组成比例或绝对数量及功能的改变反映了机体的免疫状态,有助于了解重症感染、恶性肿瘤、遗传性免疫缺陷、自身免疫病等患者机体的免疫功能是否处于平衡状态,从而用于疾病的辅助诊断、治疗监测和预后评估。
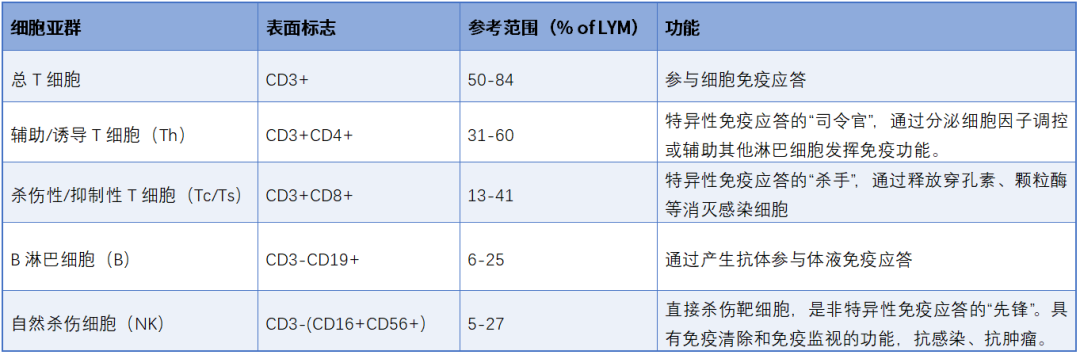
淋巴亚群检测是用流式细胞术(FCM)根据胞膜或胞内分化抗原(CD分子)的不同,采用荧光素标记的靶向抗体,对外周血中不同群体的淋巴细胞进行鉴别和计数。TBNK各亚群的特异性表面标志及功能见表1。
表1 TBNK各亚群的特异性表面标志及功能
以下仅就四色方案,简单讨论结果分析。
在淋巴亚群的检测中,采用A管(CD45/CD3/CD4/CD8抗体,图1 ABCD)检测T细胞亚群,B管(CD45/CD3/CD19/CD16+CD56抗体,图1 EFGH)检测B和NK细胞亚群。
在结果分析时,首先利用CD45/SSC散点图圈出总淋巴细胞(图1A和1E中的LYM),即我们要分析的目的细胞群,从中圈出CD3+的细胞群即T细胞,再分别根据CD3/CD4、CD3/CD8散点图得到CD3+CD4+T细胞和CD3+CD8+T细胞的比例,辅助T和杀伤T一目了然,就算出现了CD4+CD8+双阳性群(DPT)和CD4-CD8-双阴性群(DNT),利用CD4/CD8散点图也很容易发现。B、NK的比例可分别利用CD3/CD19、CD3/CD16+56散点图得到结果。
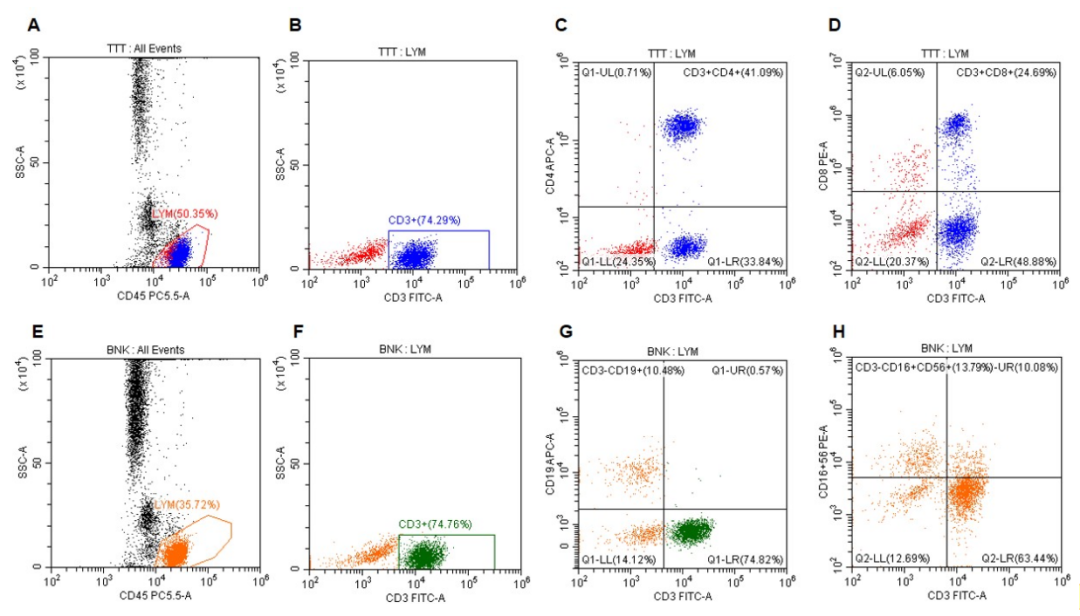
图1 淋巴亚群流式检测结果分析
图1 淋巴亚群流式检测结果分析
虽说“物以类聚,细胞以群分”,在实际检测工作中,总会有少量“不合群”的细胞,比如:
①少部分NK细胞可表达CD19(在B-ALL的残留检测中,以CD19+设门分析目的细胞群时容易受少部分CD19+的NK细胞的干扰,有必要加入NK细胞标记抗原以去除此部分细胞);
②NK细胞可少量表达CD8(比杀伤性T细胞的CD8强度弱),几乎不表达CD4;
③表达NK标记CD16、CD56,还表达CD3的淋巴细胞,为自然杀伤性T细胞(NK-T细胞,图1H中位于右上象限的细胞群)。只有对这些表型特殊的小亚群有足够的认知,分析结果时才不至于迷惑或大惊小怪。
淋巴亚群结果分析时常见的异常情况有以下几种:
1.T亚群中CD4或CD8单阳性的T细胞升高或降低
升高多见于病毒或细菌等感染性疾病、自身免疫病;降低多见于免疫缺陷、肿瘤等。
2.T亚群中CD4、CD8双阴或双阳性增多的情况
CD4-CD8-双阴性细胞群比例增多,常见于感染,自身免疫性淋巴组织增多症(ALPS)[1];CD4+CD8+双阳性细胞群比例增多与病毒感染、自身免疫病及其活动度有关,还可见于T-ALL,T-PLL等[2]。
3.CD19+B淋巴比例或绝对数极低
某些血液肿瘤或肾小球肾炎患者经CD20单抗(利妥昔单抗,RTX)治疗后,外周血B淋巴细胞减少状态可持续2-3个月,一般6个月后恢复。检测B细胞数量可用于评估CD20单抗的治疗反应和疗效[3,4]。
4.CD45弱表达的一群细胞警惕原幼细胞
CD45是血细胞流式分析的骨架抗体,根据其表达强弱,白细胞在CD45/SSC散点图上初步分为粒、单、淋三群,除此三群外,若出现SSC较低、CD45较弱的另一群细胞,需警惕原幼细胞增多即急性白血病的可能(图2)。

注:图A黑色方框选中的细胞群证实为原幼细胞(图B,瑞吉氏染色,10×100倍)
图2淋巴亚群分析时CD45弱阳性细胞群证实为原幼细胞的情况
5. TBNK各亚群中某一亚群比例异常升高
警惕淋巴细胞增殖性疾病即淋巴瘤或白血病,需进一步对相应细胞群行克隆性鉴定。
淋巴亚群只能初筛T、B、NK比例的异常,在淋巴细胞克隆性鉴定方面作用有限,下面进一步简单整理T、B、NK克隆性的鉴定要点。
鉴定单克隆性对于B淋巴细胞慢性增殖性疾病(B-CLPD)的诊断至关重要,流式细胞术判断B细胞克隆性主要通过检测B细胞膜表面免疫球蛋白(sIg)轻链是否呈限制性表达来明确(图3)。
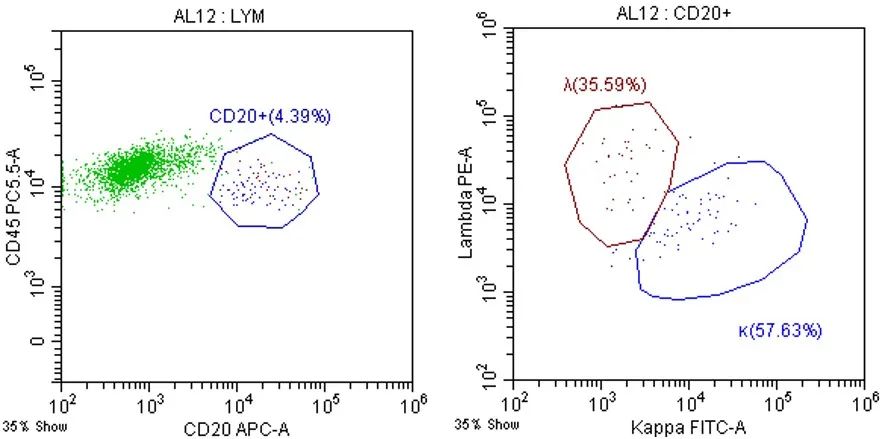
图3 正常B淋巴细胞膜表面Kappa及Lambda轻链的表达情况
恶性成熟B细胞的免疫表型特征为抗原异常表达和sIg轻链限制性,当κ/λ>3:1或<0.3:1时提示单克隆性。少数B-CLPD患者不表达κ和λ(CD19阳性且sIg阴性细胞>25%),也提示B细胞的单克隆性,必要时应进行免疫球蛋白重链和轻链(IgH/IgL)基因的重排检测[5]。
T细胞克隆性的鉴定可用于T淋巴细胞肿瘤(如T淋巴母细胞淋巴瘤、T幼淋巴细胞白血病、大颗粒T淋巴细胞白血病、成人T淋巴细胞白血病、血管免疫母细胞淋巴瘤,外周T细胞淋巴瘤等)的诊断和鉴别诊断。
由于成熟T细胞的T细胞受体(TCR)只表达两个恒定区(TRBC1或TRBC2)中的任何一个,故流式鉴定T细胞的克隆性主要是通过T细胞受体β恒定区(TRBC)的评估。
类似于B细胞κ和λ轻链的表达,正常T淋巴细胞TRBC1呈多克隆性表达(图4),而T细胞淋巴瘤通常显示出TRBC1或TRBC2的限制性,TRBC1表达率大于85%或小于15%时可认为呈单克隆表达,且与分子Vβ-γ评估T细胞克隆性的相关性较高,故TRBC1抗体可作为T-NHL流式检测中的常规抗体[6]。
考虑到部分肿瘤性T淋巴细胞不表达TCR或只表达TCRγδ,或者少数情况下反应性T淋巴细胞TRBC1出现克隆性表达的可能,还需要结合T细胞免疫表型中的其他异常表达情况,以及患者临床病史、形态学、分子生物学等综合分析。
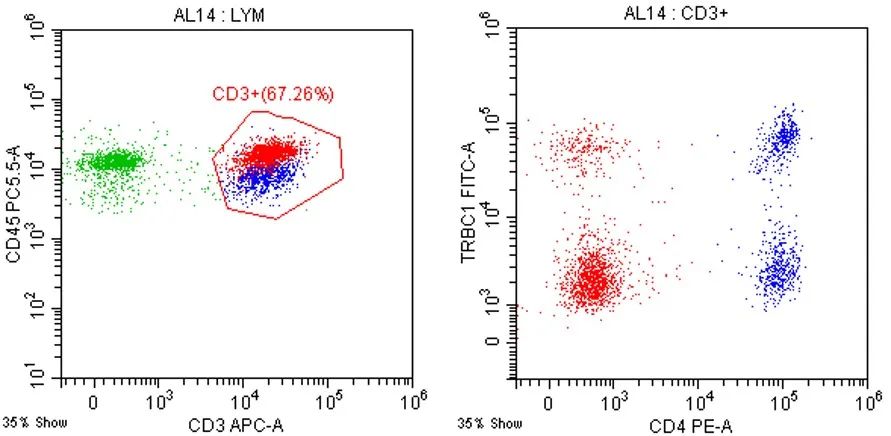
图4 正常CD3+T淋巴细胞TRBC1呈多克隆
NK为自然杀伤细胞,属于固有淋巴细胞,除了通过活化受体和抑制性受体发挥杀伤作用,还可通过ADCC效应(结合FcR的抗体激活NK细胞)发挥间接杀伤作用。NK细胞较特异的表面标志是CD16、CD56,根据CD56表达密度不同可分为CD56bri初步分化NK和CD56dim成熟NK,其中CD56briNK约占外周血白细胞的10%,以分泌细胞因子为主,CD56dimNK约占外周血白细胞的90%,具有较高的细胞毒性。
NK细胞受体有两组,一组为杀伤细胞免疫球蛋白样受体(KIR),目前发现的有14种,其中CD158a、CD158b、CD158e最常用;另一组为CD94/NKG2双聚体,有NKG2A、B、C、D、E、F、H共7种。除了CD94和NKG2A外,KIR系列的CD158a、CD158b、CD158e常作为检测NK肿瘤的标志物,单一标志物的阳性或几种标志物全阴性可作为判断NK细胞克隆性的依据[7]。
以上了解了TBNK各亚群的特异性表面标记和功能,以及各亚群间免疫表型有交叉的情况,并简单进行了淋巴亚群结果分析和解读,梳理了TBNK克隆性鉴定的要点,当然,还有更精细的亚群或未知的分子标志物需要去探索。
知之愈明,则行之愈笃;行之愈笃,则知之益明。淋巴细胞,从免疫表型到克隆性鉴定,知多知少,且行且分析!
参考文献
[1]Magerus-Chatinet A, Stolzenberg MC, Loffredo MS, et al. FAS-L, IL-10, and double-negative CD4-CD8-TCR alpha/beta+ T cells are reliable markers of autoimmune lymphoproliferative syndrome (ALPS) associated with FAS loss of function. Blood. 2009 Mar 26;113(13):3027-3030.
[2]Hagen M, Pangrazzi L, Rocamora-Reverte L, et al. Legend or Truth: Mature CD4+CD8+ Double-Positive T Cells in the Periphery in Health and Disease. Biomedicines. 2023 Oct 5;11(10):2702.
[3]中国医药质量管理协会医学检验质量管理专业委员会.淋巴细胞亚群检测在血液肿瘤中应用的专家共识[J].国际检验医学杂志,2023,44(15):359-365.
[4]中华医学会肾脏病学分会专家组.利妥昔单抗在肾小球肾炎中应用的专家共识[J].中华肾脏病杂志, 2022, 38(2): 151-160.
[5]中华医学会血液学分会白血病淋巴瘤学组,中国抗癌协会血液肿瘤专业委员会,中国慢性淋巴细胞白血病工作组. B细胞慢性淋巴增殖性疾病诊断与鉴别诊断中国专家共识(2018年版)[J].中华血液学杂志,2018,39(5):1793-1802.
[6]Castillo F, Morales C, Spralja B, et al. Integration of T-cell clonality screening using TRBC-1 in lymphoma suspect samples by flow cytometry. Cytometry B Clin Cytom. 2023 Nov 27. Epub ahead of print.
[7] Morice WG. The immunophenotypic attributes of NK cells and NK-cell lineage lymphoproliferative disorders. Am J Clin Pathol. 2007 Jun;127(6):881-886.