急性肺栓塞具有较高的发病率,是危重症患者死亡率的主要原因,需要及时评估、诊断和治疗。目前,在肺栓塞不影响血流动力学的患者中,应用低分子肝素或非维生素K口服抗凝剂抗凝已成为主要的治疗方法,但在大面积肺栓塞和休克患者中,溶栓治疗是必要的。这就提出了一个问题:超声引导下的导管溶栓是否优于全身给药。这个综述文章旨在回顾最近文献,以帮助更好地了解导管导向治疗效用。
肺栓塞是静脉血栓栓塞的一种形式,这是常见的,有时是致命的,尽管在诊断和治疗方面取得了进展。PE的症状和体征往往是非特异性的,这使得诊断非常困难。临床表现从休克或持续低血压到轻度呼吸困难。有时它甚至可能是无症状的,并被诊断为有其他目的的影像学检查。根据临床表现和患者特征,急性肺栓塞的结果随病死率在60%到1%之间。仅美国一个州,每年就有10万人死于PE不同的陈述和令人担忧的结果,了解不同的PE亚组,表现,危险因素,以及治疗方式。例如,血流动力学不稳定患者的死亡通常发生在最初的2小时内,并且在出现后的72小时内风险仍然升高。根据表现的时间模式(急性、亚急性或慢性)、是否存在血流动力学不稳定(大量PE、次块状PE或低风险PE)、解剖位置(鞍、叶、节段或亚节段)以及是否存在症状,PE可分为不同的亚组。
本文将讨论溶栓治疗在不同PE亚组中的应用,这些PE亚组是由是否存在血液动力学不稳定所确定的。美国心脏协会对PE的不同亚组的定义如下:大块、次大块和低风险。大量PE是指持续低血压的急性PE(收缩压<90mm Hg至少持续15分钟或需要循环支持,这不是由于心律失常、低血容量、脓毒症等其他疾病引起的,或左心室[左室]功能不全、无脉搏或持续性严重心动过缓(心率<40 bpm,伴有休克症状或体征)。次大块PE是一种急性PE,无全身性低血压(收缩压90mm Hg),但伴有右心室(RV)功能障碍或心肌坏死。低风险PE是一种急性PE,缺乏定义大规模或次大规模PE的不良预后临床指标。
这篇评论文章的重点是PE治疗方式的演变(尤其是次大块状PE),以及由于不同治疗引起的潜在并发症方式。流行病学,易感因素,自然史,和PE的病理生理学在其他地方有更广泛的描述。
肺栓塞的不同治疗方式
血流动力学和呼吸支持对可疑PE患者的初步治疗应侧重于非稳定患者,同时临床评估和诊断测试正在进行中,因为右心室功能衰竭和低系统输出量是导致大量PE患者死亡的主要原因。复苏和药物治疗在其他抗凝治疗中也有描述,急性PE抗凝或全身溶栓治疗或联合抗凝治疗有两种主要的治疗方式,抗凝仍然是急性肺栓塞的一线治疗方法。美国胸科医师学会循证临床实践指南(第8版)和美国心脏协会建议,确诊无抗凝禁忌症的PE患者应立即接受皮下(SC)低分子肝素(LMWH)抗凝治疗,监测静脉注射或SC普通肝素(UFH)、未监测体重的SC UFH或SC磺达肝素(所有1A级建议)。
在等待诊断测试结果(1C级)的同时,有中或高预测试概率出现PE患者应接受抗凝剂治疗。疑似或确诊为肝素诱导血小板减少症的患者,应使用非肝素抗凝剂,如达那帕罗伊德、Lepirudin、Argatroban或Bivalirudin。抗凝治疗的选择和持续时间将在其他地方进行回顾。
溶栓
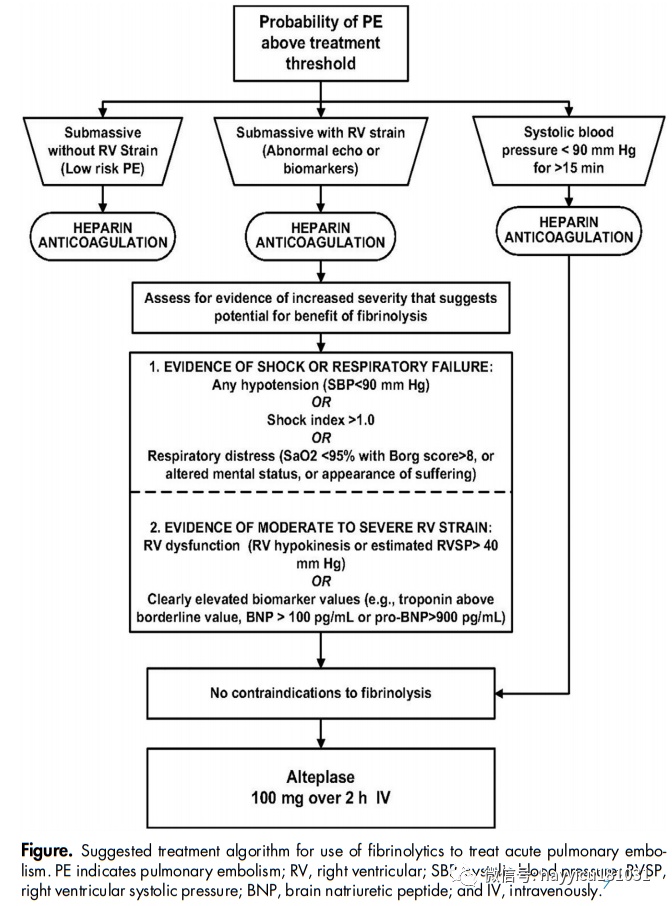
虽然抗凝剂仍然是治疗PE的第一道防线,但是一些如果患者能够满足要求,他们可能会受益于额外的治疗,如纤溶治疗这两个标准之一:(A)循环系统存在或发展的证据或呼吸功能不全;或(B)有中度至重度右心室的证据心室损伤。循环衰竭定义为低血压或持续性休克指数>1的患者。呼吸衰竭的定义可能包括低氧血症,定义为当患者呼吸周围空气时脉搏血氧饱和度读数<95%,临床判断患者似乎处于呼吸窘迫状态。
比较全身溶栓加肝素和肝素单独使用的最流行的随机对照试验是2014年发表的PEITHO试验。PEITHO试验研究人员从13个欧洲国家的76个地点招募了1006名有中度危险的亚重度PE患者,他们有右心室劳损和心肌损伤的证据,并随机进行了全剂量全身注射替奈普酶(TNKase)加肝素与单用肝素的双盲试验。1005名患者被纳入意向治疗分析。主要结局为死亡或血流动力学失代偿(或衰竭),主要安全结局为随机分组后7天内的颅内大出血和缺血性或出血性卒中。全身溶栓使死亡或血流动力学衰竭的患者人数减半(肝素组为5.6%,TNKase组为2.6%),但出血性卒中(肝素组为0.2%,TNKase组为2.0%)主要在75岁患者中增加10倍。发生颅外出血(TNKase组为6.3%,肝素组为1.2%)。TNKase组发生脑卒中12例(2.4%),出血10例;安慰剂组发生脑卒中1例(0.2%),出血1例。这个结果引起了太多问题。例如,TNKase的剂量是不是太高了?会的,减少剂量,消除不良后果,维持疗效?由于老年患者出血并发症的发生率较高,老年人是否应该接受较小剂量的溶栓治疗?使用低剂量的导管导向治疗,溶栓药维持疗效但减少出血并发症?一般来说,溶栓治疗与抗凝治疗相比,无论剂量大小,其全因死亡率、PE相关死亡率和PE复发率较低,但大出血、致命出血或颅内出血的风险增加(图)。
导管导向治疗(CDT)
急性肺栓塞溶栓治疗后大出血,需要具体评估患者风险的常见并发症在确定合适的溶栓候选方案之前的因素治疗。对于被认为有大出血高风险的患者,应考虑将风险降至最低的策略,包括重量调整的溶栓剂量或导管导向治疗。
有3种主要的导管导向干预方法用于肺栓塞清除和血栓负担减轻:(A)吸入性血栓切除术,(B)血栓破裂术和(C)流变性血栓切除术。为了治疗有溶栓禁忌症、溶栓治疗失败或在维持溶栓治疗有效性的同时减少全身出血并发症的患者,进行了4项有或无超声的导管导向治疗试验。试验内容如下:ULTIMA(超声加速肺栓塞溶栓)、SEATTLE II、PERFECT(肺栓塞对碎裂、栓子切除和导管溶栓的反应)和OPTALYSE PE(急性中危肺栓塞声学脉冲溶栓程序的最佳剂量和持续时间)。这些试验将根据导管导向治疗治疗PE的结果、疗效和效用进行单独评估,并与已建立的抗凝和全身溶栓的主要治疗模式进行比较。
ULTIMA试验调查了标准化固定剂量
超声辅助导管导向溶栓(USAT)方案,在24小时内逆转中危PE患者RV扩张的疗效优于单纯抗凝治疗。这项多中心随机对照试验(RCT)随机选择59例(63岁)急性次大块PE患者,并以超声心动图RV/LV比值1接受UFH治疗,单独(29例)或USAT方案10-20毫克组织纤溶酶原活化剂(tPA)超过15小时(30名患者)。右心室/左心室的差异从基线到24小时的比率是主要结果。另外,90天的安全结果包括轻微和严重出血、死亡,以及反复的静脉血栓栓塞。这个试验表明标准化USAT方案在24小时逆转RV扩张方面优于单纯肝素抗凝,且不增加主要出血并发症。随机分为肝素组的患者在24小时内几乎没有改善,USAT组和抗凝组在RV扩张改善方面的差异有统计学意义。此外,关于90天内的安全性结果,有4例轻微出血事件(一例在肝素组,3例在USAT组,P=0.61),一例在肝素组死亡,但两例均无大出血。
西雅图II试验是一个单臂前瞻性多中心试验(现场)评估超声辅助治疗的安全性和有效性的试验,采用EkoSonic血管内系统(EKOS)进行导管引导的低剂量纤溶。本研究包括150例近端血栓PE(血流动力学不稳定;31例)和次大块血栓(正常血压;119例)患者,在计算机tmography(CT)肺动脉造影中RV/LV直径比为0.9。患者接受24毫克tPA治疗,用单侧导管以1毫克/小时的速度持续24小时,或用双侧导管以1毫克/小时的速度持续12小时。主要疗效结果是在手术开始后48小时~6小时内胸部CT测量的右室/左室直径比的变化。观察到的次要结果是肺动脉压力的变化和通过改良的Miller评分评估血栓负荷的变化。48小时后复查CT肺动脉造影6小时显示右室/左室直径比降低27%,肺动脉压和血栓负荷降低30%。这3项改善均具有统计学意义。主要的安全性结果是术后72小时内大出血,出血事件通过GUSTO(冠状动脉闭塞的链激酶和组织纤溶酶原激活剂的整体利用)出血标准进行评估。据报道,15名患者中有17例(10%)出现大出血,其中只有1例被认为是严重出血,其余均为中度出血。没有颅内出血,也没有致命的。研究表明,无论是大块或者次大块PE,其右室/左室直径比和肺动脉压都有相似的降低,但后者更易发生大出血事件(23%对7%,P=0.02)。西雅图II试验的局限性如下:无对照组(单臂);未评估USCDT是否比标准导管导向治疗更有效;仅评估短期疗效而非长期疗效,如生活质量或运动能力。总的来说,该试验表明,在急性肺栓塞患者中,超声引导、导管引导、低剂量的纤溶治疗可减少右室扩张,从而改善右室功能,降低肺动脉压和血栓负担,同时将ICH风险降至最低。部分基于这项研究的发现,2014年5月,美国食品和药物管理局批准了超声辅助导管导向治疗急性PE(“FDA清除EKOS-EkoSonic血管内系统”)。
PERFECT试验是一项前瞻性的观察研究
导管导向治疗包括经皮机械通气的安全性和有效性血栓切除术作为急性PE的替代治疗。该研究于2010年开始,目前仍在进行中,预计2020年完成,目前的数据/结果可通过注册表获得。研究包括全身溶栓禁忌症的患者,有急性PE,在诊断后14天内出现,并接受导管导向治疗急性PE。在美国的6个地点和欧洲的1个地点进行了多中心、单臂的前瞻性研究。其中28例为重度PE,73例为次重度PE。这些患者立即接受药物机械或导管引导的机械血栓切除术和/或小剂量导管导向治疗,每小时输注tPA或尿激酶。符合以下所有标准的患者被定义为临床成功率:血流动力学改善;右心劳损或肺动脉高压改善或两者兼有;出院存活率。出血事件是主要并发症和安全结果。次要结果为轻微出血并发症。除抗凝外,导管导向治疗是97%急性肺栓塞患者的一线治疗方法。在接受导管导向输注治疗(100例)的患者中,64%使用标准输注导管,36%使用辅助溶栓治疗;两组之间无显著性差异。本研究显示73例次大面积肺栓塞患者中71例(97.3;95%可信区间,90.5%-99.7%)和28例次大面积肺栓塞患者中24例(85.7%;95%可信区间,67.3%-96%)获得临床成功。此外,平均肺动脉压和右心应变有统计学意义的改善。在30天的登记中没有发现脑出血/出血性中风或与手术相关的主要并发症,尽管后续研究可能没有ULTIMA和SEATTLE II等研究的后续研究标准化。据指出,有12名患者轻微出血,6例死亡(4例为重度PE,2例为次重度PE)。
PERFECT试验表明,导管导向治疗改善了临床结果,同时最大限度地降低了经常与全身溶栓相关的大出血风险。此外,导管导向治疗可以在不需要昂贵的USAT导管的情况下成功地应用于巨大或次巨大PE患者,同时避免使用Angiojet设备以减少与手术相关的并发症。虽然全身溶栓的试验数据支持溶栓治疗可以减少PE的长期后遗症,但还需要进一步研究低剂量导管导向治疗对长期生活质量的影响。在本研究的基础上,导管导向治疗可作为一种安全有效的急性PE替代治疗方法。OPTALYSE PE试验是一项多中心随机对照试验,平行组研究,以确定最低的tPA剂量和使用USCDT治疗急性中危肺栓塞的最适去除时间,正如先前的USDCT试验使用高tPA剂量和更长的持续时间(20-24毫克超过12-24小时)一样。研究者将101名血流动力学稳定的患者随机分为两组使用USCDT改变阿替普酶剂量和输注时间的前瞻性多中心平行组试验。将患者随机分为4个不同的治疗组(从低到高),治疗组的剂量(4-24mg)和持续时间(2-6h)不同,并通过USCDT进行治疗。主要疗效终点是48小时电脑断层血管造影显示右室与左室直径比降低;次要终点是改良Miller评分显示的栓塞负荷,在开始USCDT后48小时在计算机断层血管造影上测量。在开始治疗后48小时,所有治疗组的RV/LV比率均显著降低,无论剂量/持续时间如何,降低幅度均无显著差异。此外,所有4个治疗组的栓塞负荷均显著减少,且栓塞负荷减少与tPA剂量增加呈负相关(从第1组[低剂量]到第4组[高剂量])。可以预见的是,研究证实高剂量tPA(12-24mg)治疗组发生大出血事件的风险更高。最低剂量组无大出血。第2组(剂量4-8 mg,持续4小时)和第3组(剂量6-12 mg,持续6小时)导致单一的大出血事件,但仅在因血流动力学不稳定而接受额外的tPA后才发现。本研究的局限性在于缺乏一个对照组,每个治疗组的患者数量有限,主要结果不是以患者为中心,试验发起人参与了研究设计。然而,虽然48小时时RV/LV比值的降低并不意味着临床疗效的改善,但本研究确实表明通过USCDT在较短时间内进行tPA能够降低RV/LV比率(表明右心室功能改善)、血栓负担和最大限度地减少大出血风险。此外,OPTALYSE PE试验与SEATTLE II试验相比,出血率降低了3%,而SEATTLE II试验中的出血率为10%,该试验中tPA的使用剂量更高,持续时间更长(24 mg tPA超过12或24小时)。
结论
抗凝仍是PE的一线治疗方法。大剂量全身溶栓与小剂量溶栓同样有效,但大出血率较高。需要更多的数据来比较高剂量和低剂量溶栓剂的长期临床和死亡率结果。导管导向治疗和小剂量全身溶栓治疗均能改善症状、RV/LV大小、血流动力学、肺动脉压,但仍缺乏长期的临床相关性。根据当地的专业知识,对于有大量急性肺栓塞和纤溶禁忌症的患者或在接受治疗后仍不稳定的患者,导管取栓/碎裂或手术取栓都是合理的纤溶。目前尚不清楚在输液导管中添加超声是否会单独对导管导向治疗有任何益处,因为没有研究将标准导管导向治疗与USCDT导管在PE治疗中进行比较。对于单用抗凝剂治疗的次大块状肺栓塞患者,没有数据能确定48小时后预期的右室/左室比率。在研究者进行随机对照试验,比较有无超声与无超声的导管导向治疗,并评估短期和长期临床结果之前,我们不能认为导管导向治疗优于其他治疗方式。
头条阅读原文:
https://qhfwdwcoly.ugc.wb.miemie.la/H5/bizcard/entry?_c=X1FmUVlGQWoKBAECWFFmVFxGRQ&query_token=8m6Rrj_R4f-tsQrwqUbgAUrg8Ubc*VLU7VrgAV7U8VaQ0QvV8gehuf-tsQrwqUbI-UbM*VbYqTKR9jut3jutsQrwqj8Nrk-d7WMNvdO1BlNENhuZRZq9ahNJ6jNc-UKRE&is_hidden_weiban_logo=0