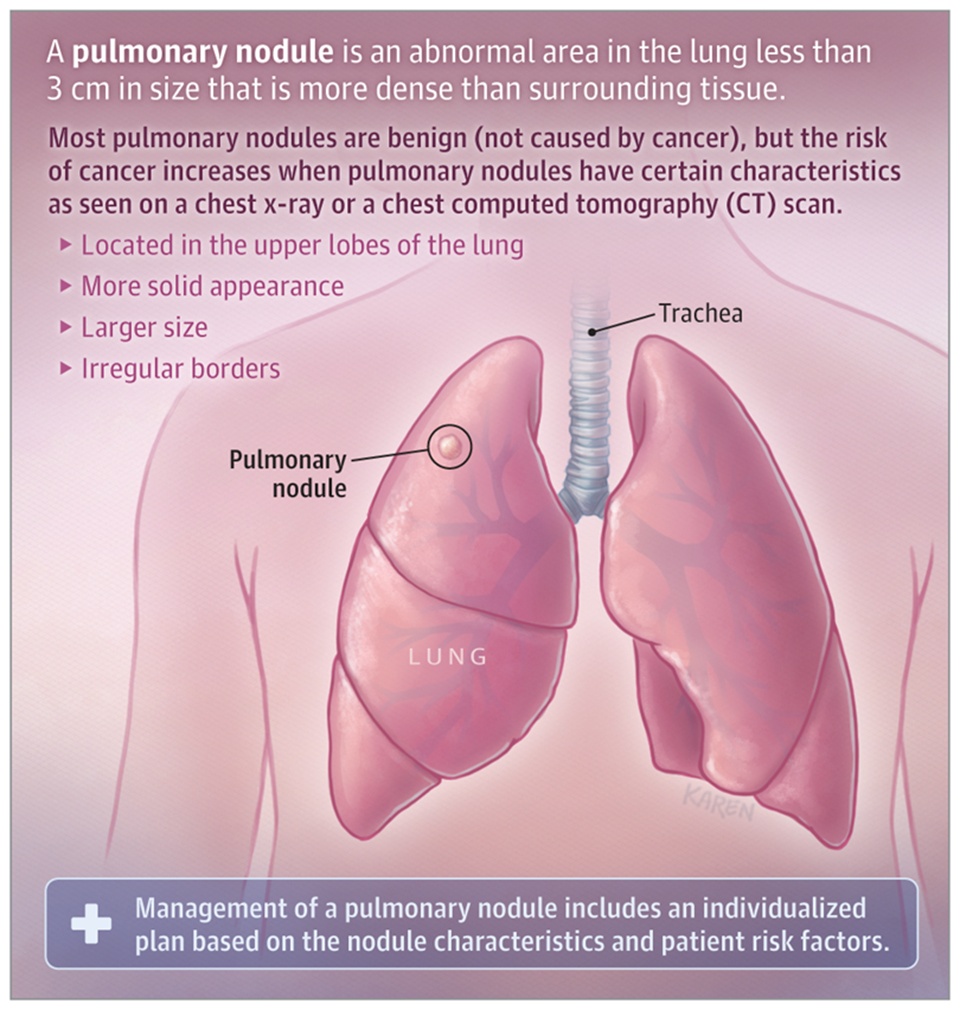
肺结节(pulmonary nodule, PN)是指肺内直径小于或等于3 cm的类圆形或不规则形病灶,影像学表现为密度增高的阴影,可单发或多发,边界清晰或不清晰的病灶。不同密度的肺结节,其恶性概率不同,依据结节密度将肺结节分为三类:实性结节(solid nodule)、部分实性结节(part-solid nodule)和磨玻璃密度结节(ground glass nodule, GGN)。其中,部分实性结节的恶性概率最高,依次为磨玻璃密度结节及实性结节。
肺结节越来越常见了吗?
由于胸部 CT 越来越多地用于广泛的临床适应症,因此现在更经常地识别出肺结节。最近在英国,开始进行胸部 CT 肺癌筛查的试点研究,这使得肺结节管理变得至关重要。这些飞行员的肺癌检出率约为2-4%,其中很大一部分是早期疾病。国家肺部筛查试验 (NLST) 中发现肺癌死亡率降低了 20%,这促使飞行员们参与其中。NHS England 计划进一步筛选通过“肺部健康检查”招募患者的试点项目,其中许多项目设置在初级保健领域。荷兰-比利时 NELSON 试验的结果与NLST 相比,死亡率降低幅度更大(男性为 24%,女性为33-44%),进一步支持了开展试点研究的理由。
肺结节的原因是什么?
肺结节的出现和遗传、职业、环境、感染等有关,如:
1)环境污染:烟、雾、灰尘等;室内装饰材料、室内取暖、做饭所用燃料产生的烟尘、有害化学物质等;
2)肺部疾病:肺部创伤、慢性阻塞性肺疾病、感染、恶性肿瘤(原发性肺癌、肺转移瘤、类癌)等;
3)不良生活方式:长期吸烟、常吸二手烟等。
哪些属于高危人群?
一般来说,年龄50岁以上并至少合并以下一项危险因素:(1)吸烟≥20包/年,其中也包括曾经吸烟,但戒烟时间不足15年者;(2)被动吸烟者;(3)有职业暴露史(石棉、铍、铀、氡等接触者);(4)有恶性肿瘤病史或肺癌家族史;(5)有慢性阻塞性肺疾病(COPD)或弥漫性肺纤维化病史。总体上讲,肺结节尺寸较大、边界不规则、外观更坚固且位于肺上叶,患癌症的风险会增加。增加肺结节为癌症的可能性的一些患者因素包括当前或以前吸烟、年龄较大、个人癌症病史、肺癌家族史、肺气肿以及接触石棉或氡。
肺结节临床指南
如果体检中发现肺部结节或小结节,不要过度惊慌,但也不要太过忽视,应及时就医。对肺结节患者的治疗应以结节是恶性的概率、检测的安全性、额外检测的可能性和患者的偏好为指导。
目前的指南建议直径小于 6 mm 的纯磨玻璃结节不需要额外的检测或监测,但患者和临床医生可能会决定在特定情况下进行额外的检测或监测。如果毛玻璃结节 6 mm或更大,可以在 6 到 12 个月内进行胸部 CT 检查,如果它保持稳定,则每 2 年一次,持续 5 年。部分实性结节的管理应基于实性成分的大小。如果实性成分小于 6 mm,应在 6 个月内进行胸部 CT 监测,如果实性成分为 6 至 8 mm,则应在 3 个月内进行。对于实性成分为 8 mm 或更大的部分实性结节的处理,应遵循大实性结节的推荐指南。在监测亚实性肺结节时,结节实性成分的发展或生长是一个令人担忧的发现,应根据结节实性成分的大小进行更频繁的监测成像、非手术活检或手术切除。仅毛玻璃成分的生长并不表明恶性肿瘤已成为侵入性的,因此不需要更密集或侵入性的管理。除非存在至少 8 mm 的实性成分,否则 FDG-PET 成像对于评估恶性肿瘤的可能性没有用处。当亚实性肺结节的实性成分的大小正在增长并且大于或等于 8 mm 时,可以考虑不进行活检的微创亚肺叶切除术。
活检和治疗
PET-CT 后有多种方法可用于对高危患者进行调查和管理。根据英国胸科学会( BTS) 指南中的进一步多变量模型评估,在恶性肿瘤风险中等的情况下,经皮经胸活检更受青睐。然而,调查将取决于与患者的讨论以及健康状况和活检风险等因素。如果恶性肿瘤的可能性很高,可以在不进行活检的情况下提供明确的治疗(尽管由于结节的大小,活检可能很简单)。手术切除是目前的护理标准,如果没有术前活检,则在确定的癌症手术前进行冰冻切片。其他治疗选择是立体定向身体放射治疗和射频或微波消融。对于不适合活检的患者,BTS 允许在 Herder 评分的基础上进行治疗(例如,根治性放射治疗),并对患者进行适当的咨询。
团队会诊治疗
肺结节多学科团队会议为有效管理肺结节患者提供了平台。有证据表明,这可以提高对指导的依从性并确保资源的有效利用(例如,虚拟诊所减少了门诊预约的需求)。多学科团队可能包括呼吸内科医生、放射科医生、放射技师、协调员和护士,也可以通过信函联系恶性风险低的结节患者,告知他们结果。高危患者在临床上进行进一步治疗。可以组织后续扫描,并向转诊临床医生提供建议。
未来展望
大型影像数据集支持应用人工智能来识别最有可能是恶性的肺结节。在国家肺筛查试验的 15000 多张图像上训练的卷积神经网络在外部验证时显示出比可用风险预测模型更好的分类。已经开发了几种分子生物标志物来改善肺结节风险预测。其中一些生物标志物存在于血液、气道上皮和呼吸中,用于评估循环肿瘤 DNA、mRNA 表达、蛋白质、自身抗体或代谢物的变化,目前正在进行临床应用评估。如上所述,针对肺结节患者的多学科护理项目数量正在增加。人口管理工具,可能包括决策支持工具,可以帮助人们坚持推荐的后续诊断测试,也越来越多地可用。这些计划可以提高临床医生对指南建议的依从性、患者对推荐管理、沟通和患者相关结果的依从性。
参考文献:
1. 周清华,范亚光,王颖等.中国肺部结节分类、诊断与治疗指南(2016年版).中国肺癌杂志,2016,19(12):793-798
2. 宋勇,姚艳雯.肺部小结节的诊断和治疗近况[J].中华肺部疾病杂志,2012,5(04):295-299.
3. 李小雪, 蒲红, 尹芳艳,等. 肺部结节的诊疗新进展[J]. 放射学实践, 2019, 034(005):578-582.
4. Chen W, Zheng R, Baade PD, et al. Cancerstatistics in China, 2015. CA Cancer J Clin.