定义
浆液性交界性肿瘤(SBT)是一种非浸润性、低级别、增殖性浆液性上皮性肿瘤。
ICD-O编码
8442/1 浆液性交界性肿瘤NOS
8460/2非浸润性低级别浆液性癌
ICD-11编码
2C73.4 卵巢交界恶性浆液性囊腺瘤
相关命名
不推荐:非浸润性低级别浆液性癌;非典型增殖性浆液性肿瘤(APST);低度恶性潜能浆液性肿瘤
亚型
浆液性交界性肿瘤,微乳头亚型/筛状亚型
部位
卵巢
流行病学
患者呈现广泛的年龄范围。中位年龄50岁。
病因学
未知
发病机制
这些肿瘤最常见KRAS或BRAF体系突变,尽管与I期肿瘤相比,进展期BRAF突变较低频发生。
临床特征
患者表现为卵巢肿块相关症状。
大体检查
肿瘤一般>5cm,可能位于囊内(表现为赘生物)和/或外生性伴表面累及。大约1/3病例为双侧性肿瘤(微乳头亚型/筛状亚型更常见)。
组织病理学
多级分枝状乳头,乳头轴心含有多少不等的间质,是典型SBT的特征。上皮复层化,伴细胞簇并脱落。具有混合性细胞类型和核异质性。数量不等的嗜酸性细胞,含有中等量胞质,形成出芽/游离漂浮的细胞簇和单个细胞。如果囊内上皮增殖占比<肿瘤的10%,肿瘤应归入浆液性囊腺瘤/腺纤维瘤伴局灶性上皮增殖。一些肿瘤具有明显的腺纤维瘤样表现。
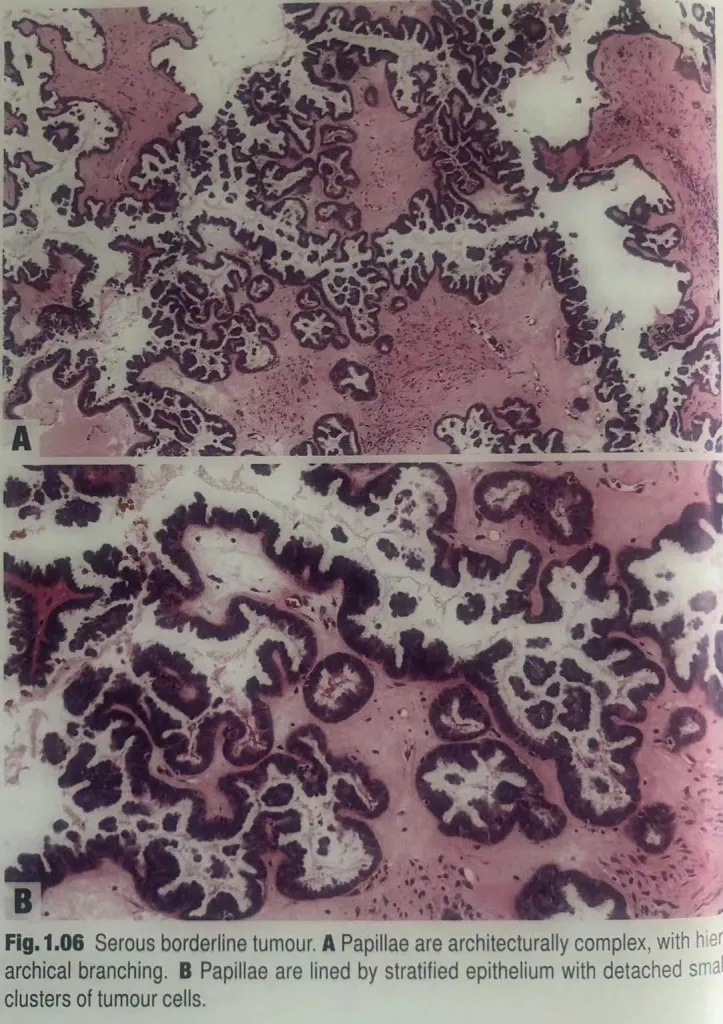
图1.06浆液性交界性肿瘤。A乳头结构复杂,有多级分支。B乳头被覆复层化上皮,有脱落的小簇状肿瘤细胞。
微乳头/筛状亚型具有拉长的微乳头(长度至少是宽度的5倍)但无间质轴心,微乳头从大乳头直接发出(所谓海蛇怪头发,Medusa head),和/或凿孔样筛状腔隙。纯粹的微乳头/筛状生长面积≥5mm才能归入微乳头/筛状亚型。细胞具有高核/质比,核小而一致,有小核仁。核特征不应呈高级别,且核分裂象少见。

图1.07微乳头状浆液性交界性肿瘤。A明显的微乳头结构。B拉长的微乳头,直接从大乳头发散,产生所谓的“海蛇怪头发”。
间质微小浸润定义为:任何单灶浸润的最大径<5mm。微小浸润的模式包括:间质内小簇状细胞或单个细胞,伴丰富的深嗜酸性胞质;或透明空隙内的小乳头,细胞学类似于非浸润性成分。不应出现促结缔组织增生性间质反应。这些细胞有时可能位于淋巴管腔内。这种模式诊断为SBT伴微小浸润。然而,如果形态学类似于低级别浆液性癌(LGSC),且任何单灶浸润的最大径<5mm,肿瘤应归入微小浸润性LGSC,还要广泛取材以排除更大浸润灶。
“种植”这个术语用于卵巢SBT并存卵巢外疾病的情形。根据定义,浆液性交界性种植属于非浸润性;如果有浸润,应诊断为LGSC。呈现多级分支状乳头或不伴间质的脱落细胞簇的非浸润性种植,称为上皮性种植。促结缔组织增生性种植由单个细胞或细胞簇组成,埋陷于反应性间质(肉芽组织样或筋膜炎样)或促结缔组织增生性间质内,间质明显多于上皮成分,似乎附着于腹膜表面。上皮常混入周围间质。如果促结缔组织增生性种植出现在卵巢表面或位于卵巢SBT的囊肿内,称为“自身种植”。
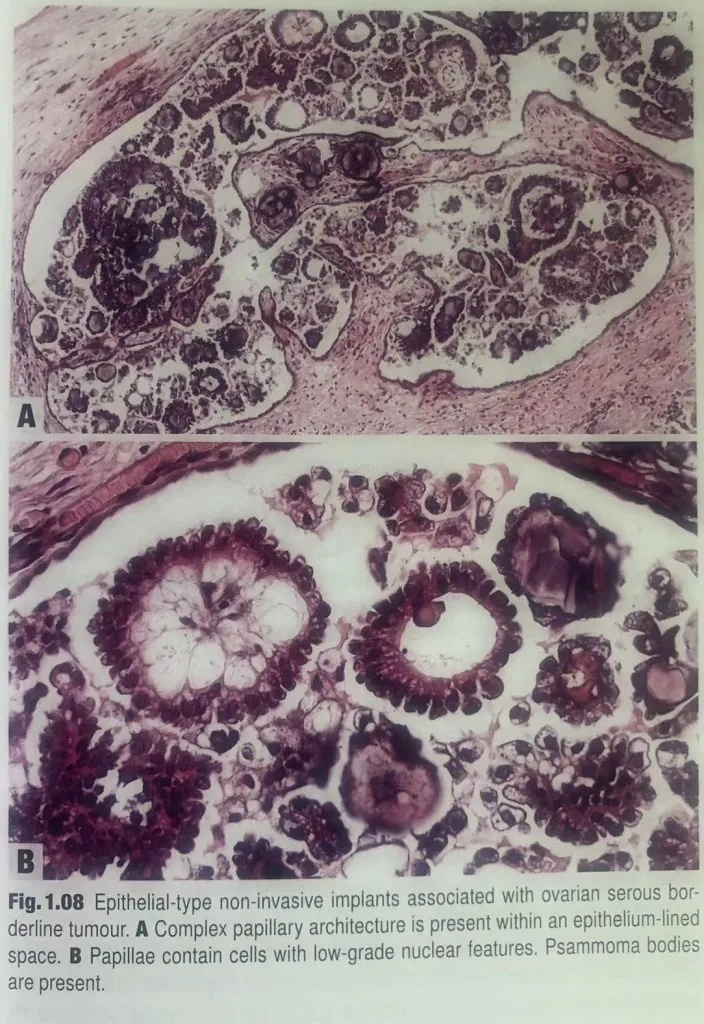
图1.08上皮型非浸润性种植伴卵巢浆液性交界性肿瘤。A复杂的乳头状结构位于有被覆上皮的囊腔内。B乳头中的细胞具有低级别细胞学特征。可见砂粒体。 
图1.09促结缔组织增生性非浸润性种植伴卵巢浆液性交界性肿瘤。A低级别简单腺体伴轻微上皮复层化,位于丰富的促结缔组织增生性间质内。B单个上皮细胞(箭号)出现在丰富的促结缔组织增生性间质内。这种发现不符合浸润性种植的标准。
 图1.10浸润性种植伴卵巢浆液性交界性肿瘤。A具有下方组织的破坏性浸润。明显拥挤的杂乱排列的小乳头和微乳头。这种组织学表现类似于浸润性低级别浆液性癌。B透明空隙内的小乳头和微乳头,低级别核异型性。也可见砂粒体。
图1.10浸润性种植伴卵巢浆液性交界性肿瘤。A具有下方组织的破坏性浸润。明显拥挤的杂乱排列的小乳头和微乳头。这种组织学表现类似于浸润性低级别浆液性癌。B透明空隙内的小乳头和微乳头,低级别核异型性。也可见砂粒体。
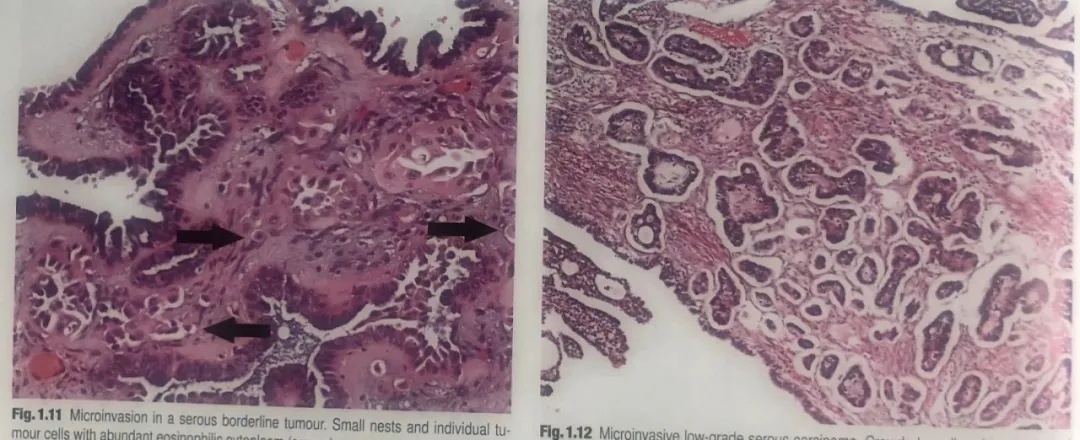 图1.11浆液性交界性肿瘤中的微小浸润。小巢和单个肿瘤细胞具有丰富的嗜酸性胞质(箭号),位于间质中没有被覆上皮的空隙内。这是微小浸润最常见的模式。
图1.11浆液性交界性肿瘤中的微小浸润。小巢和单个肿瘤细胞具有丰富的嗜酸性胞质(箭号),位于间质中没有被覆上皮的空隙内。这是微小浸润最常见的模式。
图1.12微小浸润性低级别浆液性癌。拥挤的小到中等乳头,位于透明空隙内(最大范围<5mm),形态学类似于浸润性低级别浆液性癌。
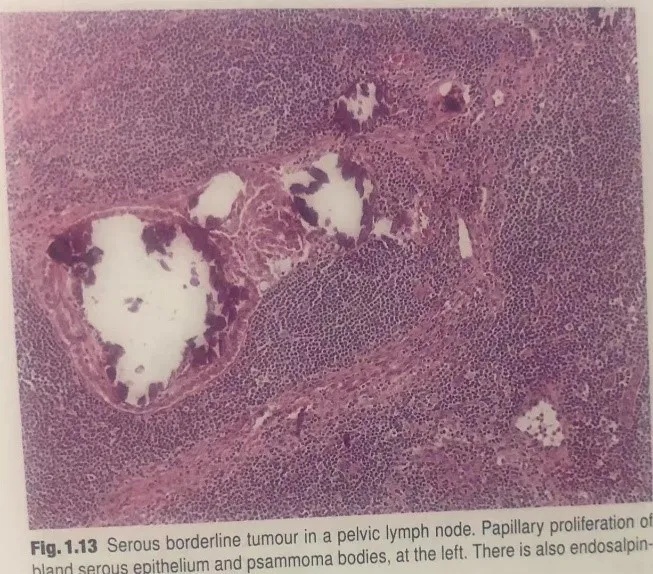
图1.13盆腔淋巴结内浆液性交界性肿瘤。形态温和的浆液性上皮呈乳头状增殖和砂粒体(左),也有输卵管内膜异位症(右)。
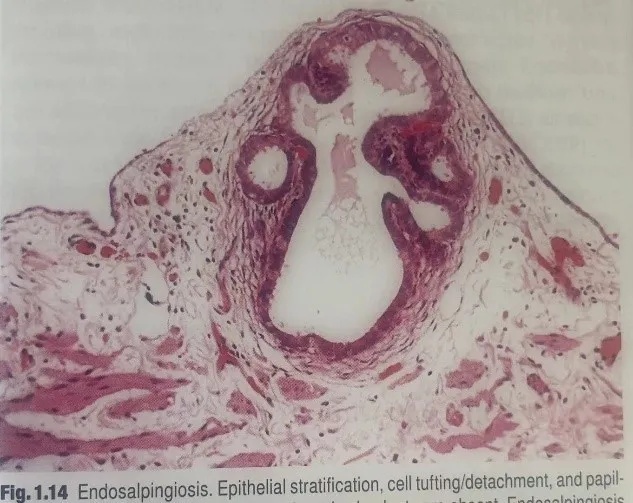
图1.14输卵管内膜异位症。没有上皮型非浸润性种植所见的上皮复层化、细胞簇/细胞脱落以及乳头状结构。在卵巢浆液性交界性肿瘤情况下,输卵管内膜异位症并不是进展期。
浸润性种植(即,卵巢外LGSC)呈现多种模式,包括:致密拥挤的小巢或乳头,小或杂乱的微乳头,极性反转的微乳头,以及腺样模式。在大多数病例中以上皮成分为主,特别是微乳头/筛状模式伴收缩性人工假象的病例;并有邻近结构的毁损性浸润(如,侵犯子宫内膜或肠固有肌层)或网膜的正常结构因浸润性肿瘤而消失。与促结缔组织增生性种植不同,浸润性种植的上皮与周围间质的界限非常清楚。罕见的种植因形态学模棱两可,无法归入非浸润性或浸润性,称为不确定性种植。
SBT累及淋巴结:较常见于被膜下窦,很少累及淋巴结实质。可表现为单个细胞、乳头状细胞簇或腺样结构,类似于非浸润性上皮性种植。罕见情况下,可见类似于浸润性种植(LGSC)的特征。SBT累及淋巴结并不等同于转移癌,但淋巴结分期为N1。淋巴结累及常伴有输卵管内膜异位症(endosalpingiosis),但仅有输卵管内膜异位症并不能升高分期。
细胞学
SBT特征表现为乳头状结构伴相对一致的小细胞,轻-中度核异型性,核/质比升高。常见砂粒体。仅根据形态学特征不能区分SBT或LGSC。可诊断为“浆液性肿瘤”,等待手术标本明确分类。
诊断性分子病理学
无临床相关性
最低诊断标准
SBT
必需:上皮增殖(伴有多级分支状乳头或微乳头/筛状模式,低级别细胞学),无间质浸润。
SBT伴微小浸润
必需:间质微小浸润:任何单灶浸润的最大径<5mm,小簇状细胞/单个细胞伴丰富的深嗜酸性胞质,或透明空隙内的小乳头,细胞学类似于STB非浸润性成分。
分期
根据国际癌症控制联盟(Union for International Cancar Control,UICC)TNM分类进行SBT分期。
预后和预测
FIGO Ⅰ期SBT患者的总体生存情况与普通人群无显著差异;相反,进展期生存率明显下降。据报道4-7%的SBT妇女随后进展为癌,通常是低级别癌,罕见高级别癌。后续进展为癌的风险因素包括:微乳头/筛状亚型,进展期,双侧发病,卵巢表面累及,以及术后残留疾病。存在浸润性种植(LGSC)是最重要的不利预后因素。淋巴结累及不视为不利预后因素。多数研究但不是所有研究表明,间质微小浸润对临床结局并没有不利影响。
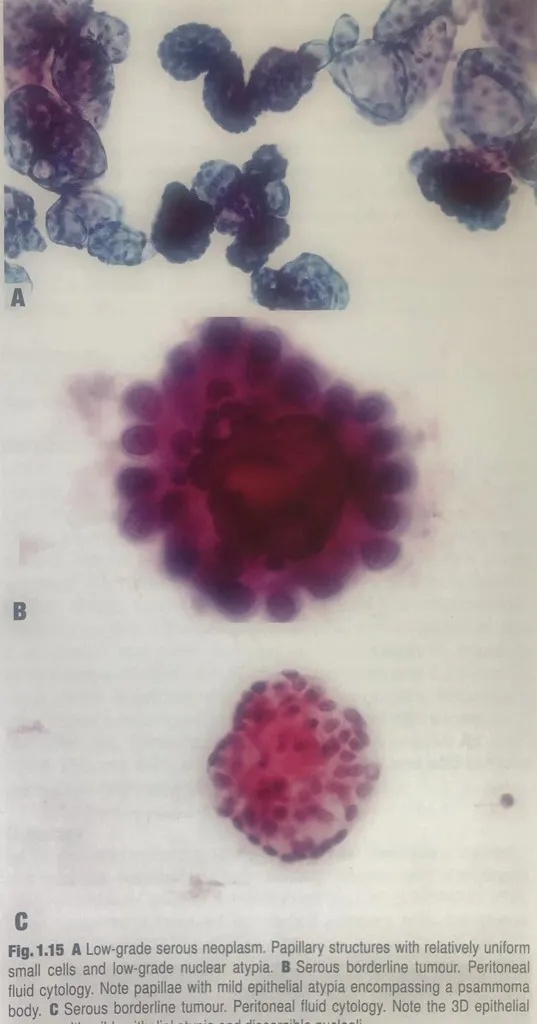
图1.15A低级别浆液性肿瘤。乳头状结构伴相对一致的小细胞和低级别核异型性。B浆液性交界性肿瘤。腹水细胞学,轻度异型性的乳头,中央为砂粒体。C浆液性交界性肿瘤。腹水细胞学。注意三维上皮细胞簇伴轻度异型性,可辨认核仁。