HPV疫苗已被证明在预防与宫颈癌、肛门癌、口咽癌、外阴癌、阴道癌、阴茎癌以及生殖器疣相关的HPV感染方面非常有效。美国指南建议11岁或12岁的女孩和男孩接种HPV疫苗,如果人们在年轻时没有接种疫苗,则在26岁之前应补种疫苗。对于26岁以上的成年人,当前的美国指南并没有特别推荐补种疫苗,但建议对于27~45岁的人,临床医生和患者根据个人情况决定是否接种HPV疫苗。
如今,在一项新的研究中,来自美国哈佛大学陈曾熙公共卫生学院、澳大利亚悉尼大学和挪威奥斯陆大学的研究人员发现为26岁及以上的成年人接种HPV疫苗可能不具有成本效益。相关研究结果于2021年3月11日发表在PLoS Medicine期刊上。

这项旨在给美国当前的国家指南提供信息的新研究使用了一种来自哈佛大学的数学模型(以下称为Harvard模型)和一种来自澳大利亚新南威尔士癌症委员会的数学模型(以下称为Policy1-Cervix模型),模拟了将HPV疫苗接种范围扩展到45岁以下的女性和男性的情景。
通过使用美国数据,这两种模型预测了六种HPV相关癌症和生殖器疣的成本和健康结果。作者试图确定在年龄较大时接种HPV疫苗的益处是否会有增量成本效益比( ICER),该成本效益比符合经常提到的每个质量调整生命年(QALY)20万美元的上限相符。QALY是在考虑与健康状况和事件相关的生活质量的情况下调整的预期寿命的衡量标准。
这两种模型都预测,随着接种疫苗年龄的增加,健康效益和总费用会增加。与目前的HPV疫苗接种相比,随着接种年龄延长至45岁,据估计在1969年至2009年出生的女性队列中,避免了13200例(Harvard模型)至24500例(Policy1-Cervix模型)宫颈癌病例(如下图所示)。
当只考虑宫颈结果时,这两种模型都发现,为30、35和40岁以下的女性和男性接种HPV疫苗的策略比为45岁以下的女性和男性接种HPV疫苗的策略(弱劣势策略)更有效,成本效益更低,而对于45岁以下人群的疫苗接种,每个QALY增加的ICER从484,900美元到1,011,400美元不等,如下表所示。
这些作者发现,考虑到目前HPV疫苗的价格,在美国26岁以后接种HPV疫苗将在人口水平上提供有限的健康益处,而成本却很高。当考虑所有HPV相关的健康结果时,这两种模型都发现,与只考虑宫颈结果相比,为45岁以下的女性和男性接种疫苗的ICER变得更有利。然而,ICER仍然很高,每个QALY增加的ICER从315,700美元到440,600美元不等,其他3种策略(指的是为30、35和40岁以下的人群接种HPV疫苗)仍然是弱劣势策略,也就是不具有成本效益。与Policy1-Cervix模型预测的结果相比,纳入非宫颈结果对Harvard模型预测的结果的影响更大。
当不考虑生活质量,只考虑预期寿命时,45岁以前接种疫苗的成本效益变得不那么有利,每挽救一个生命年的ICER从598,000美元到672,800美元不等。
当这些作者降低疫苗成本(19岁及以上成年人3剂疫苗529美元)时,45岁以下疫苗接种的ICER变得更有吸引力,但仍高于普通美国人愿意支付的门槛。其他中年人疫苗接种策略在这两种模型中仍是弱劣势的。同样,对于19岁及以上的人来说,当把3剂疫苗的成本提高到704美元时,45岁以下疫苗接种的ICER就不那么有吸引力了。
在这两种模型中,与基础情况(即5年滞后期)相比,假设从接种疫苗到癌症影响之间有40年的滞后期,45岁以下接种疫苗的ICER增加了45%以上;其他疫苗接种策略仍是弱劣势的。
这两种模型还评估了HPV疫苗接种到非宫颈癌影响的延迟时间延长的假设。通过同时改变一系列非宫颈HPV相关疾病(这些疾病与它们的自然史、成本和HPV亚型的归因比例有关)的参数,Policy1-Cervix模型还被用于额外的敏感性分析。当同时在这些参数中选择最有利的假设时,这些研究结果表明,接种到45岁的疫苗仍然不利,每QALY为270,600美元,其他疫苗接种策略仍是弱劣势的。
研究者指出,目前的HPV疫苗是预防性的,因此当在HPV暴露之前给予疫苗时最有效。当为30多岁和40多岁的人接种疫苗时,许多人已经暴露在HPV中,所以。在这些年龄较大的人身上,健康益处确实减少了。宫颈癌筛查仍然是保护女性免受宫颈癌侵害的有效和具有成本效益的方法,这一点也需重视。
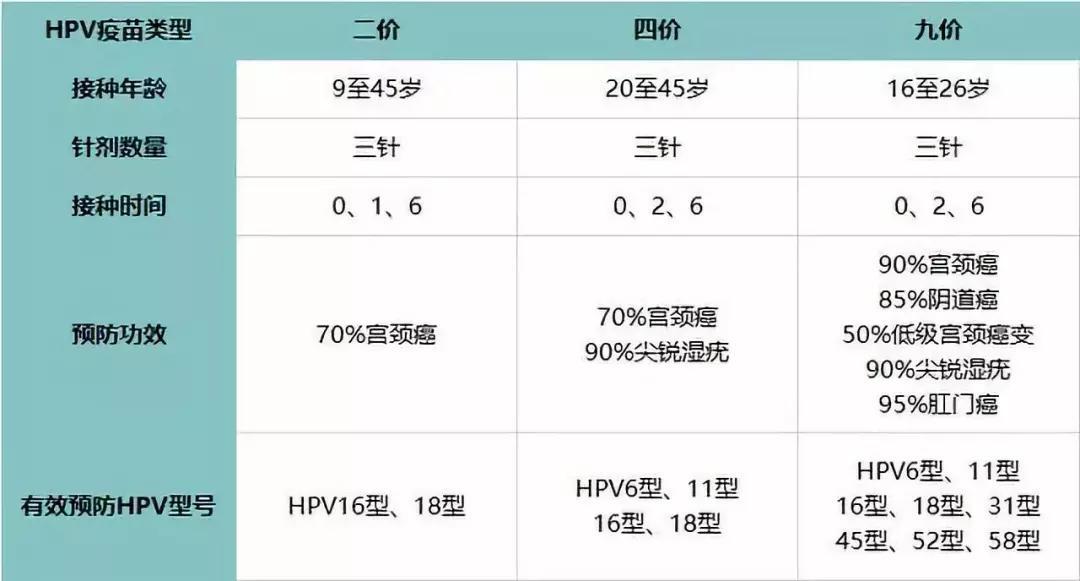
根据HPV疫苗的接种和管理及结合我国国情,目前二价、四价、九价HPV疫苗的适宜接种年龄、接种时间、可预防的疾病总结如下:
理想的接种年龄是什么时候呢?
HPV疫苗的注射要“从小抓起”,九岁就可开打!大多数专家认为,12-14岁是最佳HPV疫苗接种时间,由于此年龄段还未有性生活史,接种后抗体水平比16-26岁再接种的女性高至少2倍。
超龄还有效吗?
当然有!只要接种时没有感染HPV,疫苗的免疫保护效力其实和年龄没关系,超龄女性接种效果一样好!
贵的疫苗真的好么?
HPV疫苗价数越高,价钱越贵,差价还不小,那这钱花得值不值得呢?
对于处于有效接种年龄且未发现高危HPV病毒感染的接种者来说,2价疫苗对2级宫颈上皮内瘤变(CIN)以及4价疫苗对HPV病毒亚型所引起的感染性病变(如1-3级CIN、外阴上皮内瘤变<VIN>或生殖器疣)的疫苗效力均可高达98%-100%。
既然2价和4价保护效力已经如此高了,那还有必要注射9价疫苗吗?
虽然二价、四价HPV疫苗的效力足够强势,但远不及覆盖9种病毒亚型的九价HPV疫苗。在4价疫苗的基础上,九价HPV疫苗增加了31、33、45、52和58五种致癌性HPV病毒亚型并且安全且有效!
在免疫效力方面,一项大型临床试验研究结果显示9价疫苗在宫颈、外阴及阴道感染性疾病的预防效果上明显高于4价。
参考信息:
1、Jane J. Kim et al. Human papillomavirus vaccination for adults aged 30 to 45 years in the United States: A cost-effectiveness analysis. PLoS Medicine, 2021, doi:10.1371/journal.pmed.1003534.
2、HPV vaccines for adults over age 26 may not be cost-effective
https://medicalxpress.com/news/2021-03-hpv-vaccines-adults-age-cost-effective.html
3、 J. Brotherton, M. Fridman, C. May, G. Chappell, A. Saville and D. Gertig, "Early effect of the HPV vaccination programme on cervical abnormalities in Victoria, Australia: an ecological study", The Lancet, vol. 377, no. 9783, pp. 2085-2092, 2011. Available: 10.1016/s0140-6736(11)60551-5.
4、X. Castellsagué et al., "End-of-study safety, immunogenicity, and efficacy of quadrivalent HPV (types 6, 11, 16, 18) recombinant vaccine in adult women 24–45 years of age", British Journal of Cancer, vol. 105, no. 1, pp. 28-37, 2011. Available: 10.1038/bjc.2011.185.